КРАСОТА И ЗДОРОВЬЕ
| Главная » Файлы » НЕПРАВИЛЬНОЕ ПИТАНИЕ И БОЛЕЗНИ НАРУШЕННОГООБМЕН ВЕЩЕСТВ |
ЕСЛИ У РЕБЕНКА ДИАБЕТ
| 05.01.2011, 14:43 | |
Сахарный диабет — болезнь обмена веществ, при которой из-за недостатка инсулина (гормона поджелудочной железы) нарушается усвоение поступающих с пищей углеводов. Поэтому режим питания, состав рациона приобретают первостепенное значение.
О режиме питания
Есть дети должны 4-5 раз в сутки с интервалами в 3—4 часа.
Рекомендуется такое распределение суточной калорийности (в%):
Для детей до 7 лет (включительно)
Завтрак 20—25
Обед 30—35
Полдник 20
Ужин 20-25
Для детей от 7 до 15 лет (включительно) З
автрак 25
Обед 40—45
Полдник 10—15
Ужин 20—25 50—60% калорийности приходится на углеводы, 20 — 25%— на белки и 20—25% — на жиры.
Это значит, что в зависимости от возраста ребенок получит 100—400 г углеводов, 30—90 г белков и 30—90 г жиров в день.
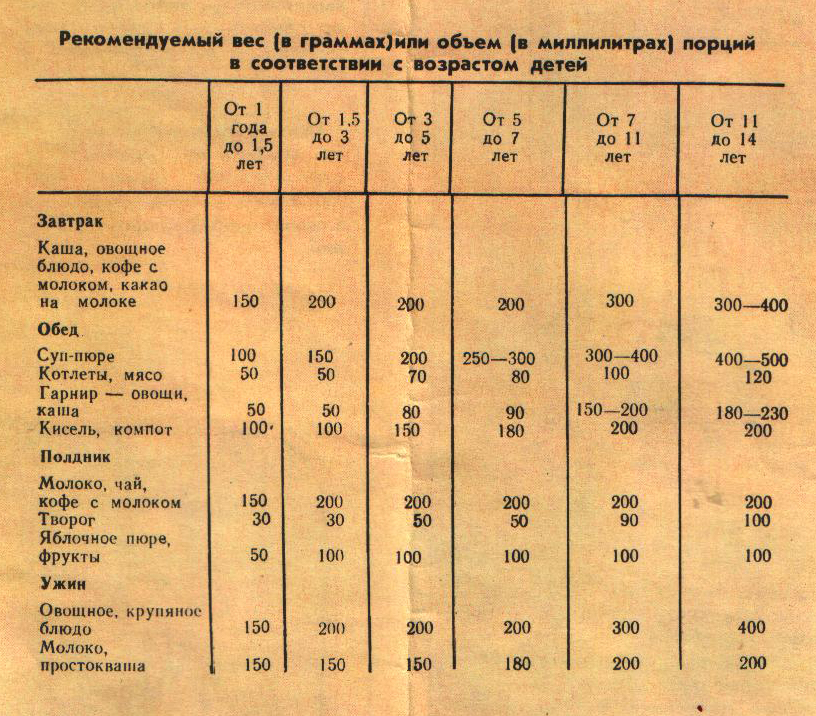 На завтрак и обед полезны мясные и рыбные блюда, на полдник — молоко и молочные продукты, фрукты, ягоды; на ужин — молочные, овощные и крупяные блюда. Продукты должны быть только свежие. И чем разнообразнее, пища, тем лучше.
Старайтесь, чтобы в рационе всегда были овощи, несладкие фрукты, а также молочные продукты — тогда ребенок будет получать достаточно витаминов и минеральных солей.
Не советуем давать детям варенье, мед, сахар, конфеты, пирожные, торты, фруктовые соки на сахаре, а также ананасы, бананы, персики, сладкие сорта яблок.
Но естественно, ребятам хочется сладкого. Как же быть? Специально для больных диабетом изготовляются кондитерские изделия. Продают их в магазинах «Диета».
Жирные сорта мяса (свинина, баранина), мясо гусей, уток разрешается включать только по рекомендации врача.
Лечение инсулином.
Наряду с диетой больных диабетом лечат инсулином. Инъекции препарата детям младшего возраста обычно делают родители, подростки могут делать их себе сами. Но для этого они должны хорошо владеть техникой его введения.
Однако, родителям необходимо обязательно контролировать подростков, которые могут нарушить время введения, дозы препарата, стерильность.
Инъекции инсулина делают в строго установленное время, и независимо ни от каких обстоятельств, изменять его нельзя. Особое внимание требуется от родителей в праздничные дни, когда нарушается привычный распорядок дня, питания. После введения инсулина больному надо обязательно поесть. И это тоже забота родителей: встретив друзей, увлекшись игрой, ребенок может об этом забыть. А пропустить время еды — значит подвергнуть его опасности гипогликемической комы. Она проявляется внезапной бледностью, холодным потом, дрожанием рук и ног, иногда судорогами. Что предпринять в этом случае? Дать выпить стакан сладкого чая или воды, съесть мягкую конфету или ложку меда, кусочек сахара.
Как контролировать содержание сахара в моче.
Очень важно измерять количество мочи, выделяемой ребенком за сутки. Это дает возможность приблизительно судить о состоянии здоровья больного: известно, что в норме выделяется 1—1,5 л мочи.
Еще важнее ежедневно определять количество выделяемого с мочой сахара.
Существует несколько способов контроля. Наиболее простой—-применение реактива, который состоит из 1—2 г мелкорастертого медного купороса и 10 г углекислого натрия (не соды). Его можно приобрести в аптеке или магазине химических реактивов. Взять щепотку этого порошка (около 0,2 г) и пипеткой ввести 2—3 капли суточной мочи. Затем подогреть на огне до кипения. Голубой цвет указывает на отсутствие сахара, зеленый — на следы сахара, желто-зеленый — сахар около 0,5%, желтый — около 1%. коричневый-—около 2%, кирпично-красный — около 3 % и более. В последнем случае порцию свежей мочи разводят в 2 — 3 раза большей порцией воды и снова определяют в ней сахар. Полученные величины увеличивают во столько раз, во сколько была разведена моча. Предположим, что окраска соответствует показателю 1%, количество суточной мочи составляет 2 литра, отсюда количество выделенной глюкозы 20 г. Более точные результаты дает определение сахара в отдельных порциях мочи, например, с9до14, с14до19 и с 19до9 часов утра. Такой способ позволяет выяснить, когда выделяется больше сахара, а следовательно, есть ли необходимость изменения дозы получаемого больным инсулина или сахароснижающих таблеток. Информацию о новой дозировке лекарства надо получить у врача.
Как контролировать содержа ние ацетона в моче
Реактив для определения содержания ацетона в моче (его можно приобрести в магазине химических реактивов) состоит из 1 г мелко растертого порошка нитропруссид-натрия, смешанного с 5 г углекислого натрия (не соды) и 5 г сернокислого аммония. Щепотку этого порошка помещают на блюдечко или ложку. В порошок добавляют 2 капли, мочи. Если через одну минуту цвет ее не изменится (останется желтым), значит ацетона в ней нет. Если моча слегка окрашивается в фиолетовый цвет, то в ней имеются следы ацетона. Интенсивный фиолетовый цвет указывает на значительное содержание ацетона.
Еще несколько советов
Жизнь больных детей должна быть полноценной, без существенных ограничений. Не стоит ограждать их от трудностей. Им доступны занятия физкультурой (с облегченной нагрузкой), прогулки, игры. Полезны утренняя гимнастика, волейбол, бадминтон, теннис. Но большие и длительные физические нагрузки — занятия в спортивных секциях, участие в соревнованиях — вредны.
Неблагоприятно влияют на течение сахарного диабета инфекционные (корь, дизентерия, свинка, грипп и другие) и хронические заболевания. Закаленные дети меньше болеют и легче переносят болезни. Поэтому закаливание — важная профилактическая мера.
При сахарном диабете продукты нарушенного обмена выделяются и через кожу: надо следить за чистотой тела ребенка, а в особенности — ног.
Психика ребенка легко ранима. Щадить ее, ограждать от отрицательных эмоций, поддерживать добрые отношения в семье — обязанность родителей.
Поставьте в известность воспитателя детского сада, классного руководителя в школе о болезни ребенка, о ее возможных последствиях.
При любых изменениях в состоянии здоровья, будь то потеря или повышение аппетита, рвота или понос, плохое настроение, похудание, жажда— следует обратиться к врачу. | |
| Просмотров: 641 | Загрузок: 0 | Комментарии: 1 | Рейтинг: 5.0/1 | |
| Всего комментариев: 0 | |
Закладки
Категории раздела
Друзья сайта
-->Друзья сайта
Статистика
Онлайн всего: 1
Гостей: 1
Пользователей: 0
